余宏杰课题组在麻疹母传/疫苗诱导免疫应答机制领域取得重要进展
近期,复旦大学余宏杰课题组在麻疹母传和疫苗诱导免疫应答机制的研究领域取得重要进展,研究结果以“Dynamics of measles immunity from birth and following vaccination”为题,于5月13日以原创性研究(Article)的形式发表在Nature Microbiology(论文链接:https://www.nature.com/articles/s41564-024-01694-x)。
余宏杰课题组前期基于母婴配对和儿童的纵向随访队列,系统开展了肠道病毒EV-A71/CVA16、麻疹和甲型H1N1流感病毒的血清流行病学研究:1)刻画了以上四种病毒的母亲抗体跨胎盘传输效率和儿童出生后的群体免疫动态变化特征(Wei X et al, Lancet Infect Dis 2020; Zhou J et al, BMC Med 2022; Wang Q et al, Nat Commun 2023; Li M et al, Lancet Microb 2023);2)阐明了儿童EV-A71/CVA16自然感染,以及麻疹疫苗常规两剂次和第三针接种后年龄别的易感风险(Yang J et al, Nat Commun 2022; Zhou J et al, BMC Med 2022; Wang Q et al, Nat Commun 2023)。基于两纵向队列,余宏杰课题组又重建了个体自出生起的麻疹抗体动态变化轨迹,系统揭示了麻疹母传和疫苗诱导免疫应答机制。
婴幼儿接种安全、高效的麻疹疫苗(measles-containing vaccine, MCV)可在失去母传抗体保护后,获得抵御麻疹病毒感染的免疫力。通过提高、维持婴幼儿95%以上的MCV接种率,全球和我国麻疹消除均取得良好进展。然而2018年以来,麻疹疫苗接种者突破性感染频频出现,导致麻疹疫情在包括我国在内的多个国家又有“死灰复燃”的趋势。麻疹母传/疫苗诱导免疫应答机制、个体和群体免疫关联与偏差的动态测量及其驱动因素,以及常规、强化免疫策略调整对改善群体及个体麻疹免疫水平的效果等关键科学问题尚未解决。重建个体自出生起的麻疹抗体动态变化轨迹,还原其生长发育不同阶段的免疫应答过程,明确个体自身、母源性和疫苗接种等因素的作用机制,对回答这些科学问题至关重要。
为此,余宏杰课题组联合英国剑桥大学Henrik Salje教授,利用上述两队列研究对象的流行病学调查和ELISA法检测的麻疹特异性IgG抗体浓度数据,开展了儿童麻疹母传和疫苗诱导免疫应答机制建模研究。基于描述性统计分析,并采用广义加性模型(generalized additive model, GAM),首先识别了儿童性别所致母传和疫苗诱导免疫水平的显著差异。研究发现,儿童出生时的平均男女对数抗体浓度比为1.03(95%置信区间:1.02-1.04);随着儿童接种第一剂次MCV(MCV1),该对数抗体浓度比出现反转(平均男女对数抗体浓度比为0.96,95%置信区间:0.95-0.97),并随后保持恒定(图1)。多因素分析也支持此结果。校正个体预存抗体水平、母源性因素和疫苗接种相关因素后,发现女孩MCV1和第二剂次MCV(MCV2)接种后的平均对数抗体浓度分别比男孩高0.22(p=0.018)和0.28(p=0.013)。
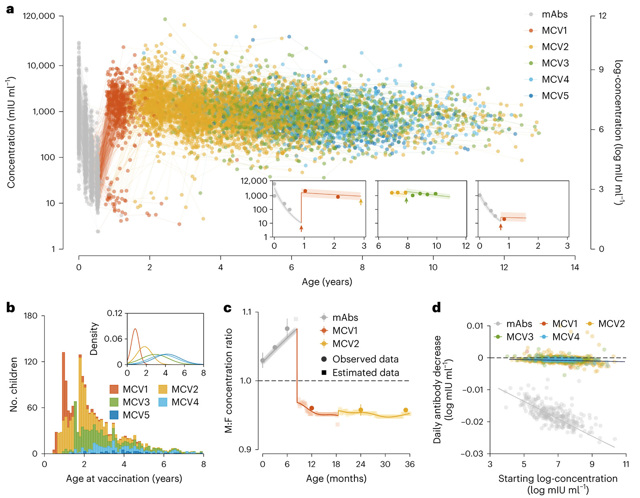
图1. 儿童麻疹抗体浓度变化和接种年龄分布
(a:麻疹抗体浓度随年龄的变化;b:MCV接种年龄分布;c:男女对数抗体浓度比;d:抗体浓度的每日衰减变化率)
随后,研究建立了具备多种参数灵活性的免疫动力学机制模型,发现均可准确还原个体自出生起的母传和疫苗诱导免疫动态变化过程(对数浓度测量和预测值的差异:0.014,R2=0.85)。基于模型估计得到的各剂次疫苗诱导抗体浓度预测值,又进一步阐明了个体水平的麻疹疫苗诱导免疫异质性和驱动因素(图2)。MCV1诱导对数浓度峰值及其年度衰减速率、半衰期的均值估计分别为4.73(95%可信区间:0.27-6.95;四分位数:0.96-5.17)、0.28(95%可信区间:0.27-0.29)和16.1年(95%可信区间:15.5-16.9)。研究还发现,MCV 1-4诱导抗体浓度峰值均与其接种前的预存免疫水平线性相关;随着接种剂次的增加,儿童MCV诱导对数浓度峰值呈现依次递减的趋势(MCV1 vs. MCV2 vs. MCV3 vs. MCV4: 4.73 vs. 1.13 vs. 1.01 vs. 0.86)。
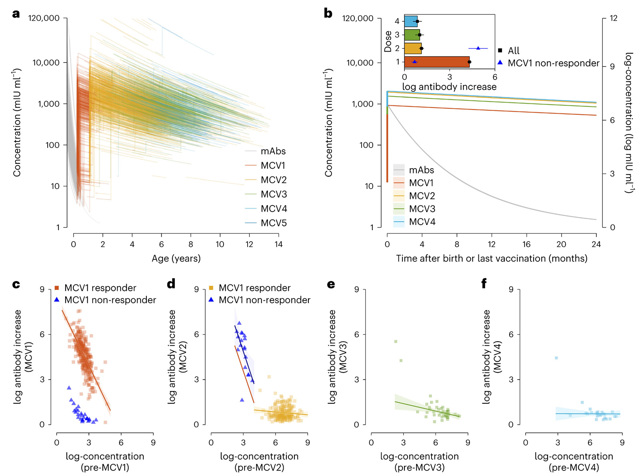
图2. 个体麻疹特异性免疫应答异质性及预存免疫的作用
(a:个体麻疹抗体浓度预测值;b:MCV诱导抗体浓度峰值及衰减变化;c-f:第一至四剂次MCV诱导抗体浓度峰值及其与预存抗体浓度的关联性)
采用限制性混合模型,研究定义了MCV1应答者(93%,324/350)和无应答者(7%,26/350),发现两组人群的MCV1诱导抗体浓度水平存在较大差异(均值:4.77 vs. 0.63)(图2)。在MCV1应答者中,MCV1诱导抗体浓度水平与母传抗体水平(可解释56%总体变异度,p<0.001)和母亲分娩次数(p=0.0.34)显著相关,而与疫苗类型(p=0.77)和接种年龄(p=0.27)无关。研究还发现,剖腹产所生儿童较自然分娩者的初免失败风险高2.2-2.6倍;接种MCV2后,MCV1无应答者的对数抗体浓度峰值(7.57,95%可信区间:6.92-8.25)与MCV1应答者无差异(7.89,95%可信区间:7.19-8.61)。
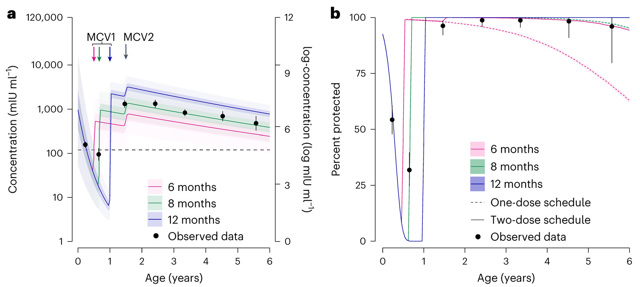
图3. 不同MCV免疫策略下的群体免疫动态
(a:抗体浓度水平;b:具有保护性免疫的个体所占比例)
研究又进一步模拟确定了不同MCV免疫策略下的群体抗体浓度和具有保护性免疫水平(³120 mIU/ml)的个体占比的动态变化(图3)。结果发现,较我国当前推荐的8m/18m常规免疫策略[MCV1 vs. MCV2:6.9(95%可信区间:5.9-7.8) vs. 7.2(6.4-8.1)],国际上多数国家采用的12m/24m的常规免疫策略可显著提升MCV1/MCV2诱导抗体浓度的平均水平[7.7(7.1-8.3)vs. 7.9(7.2-8.5)],但该策略却使我国更多婴幼儿在低龄时具有感染麻疹病毒的风险(增加约52万的0-4岁易感儿童),提示未来常规免疫策略调整需就此作出全面权衡决策。
以上研究结果表明,儿童麻疹特异性抗体水平存在较大的个体异质性,是预存免疫水平、分娩方式和性别等多因素共同驱动所致。尽管人群麻疹特异性免疫水平存在较大的个体异质性,但其在个体水平上具有可预测性,即仅通过母亲抗体水平和疫苗接种时间即可精准预测个体儿童时期的麻疹特异性免疫应答的动态变化轨迹。此发现以及儿童常规两剂次疫苗诱导免疫的衰减规律、个体MCV诱导免疫与预存免疫水平关联性的相关认识,可用于麻疹易感人群的高效识别和最优常规/强化免疫时间的选择。此外,MCV1无应答者的识别,以及MCV2接种后的MCV1无应答者和应答者免疫水平无差异,分别阐明了人群中潜在麻疹免疫缺陷的来源,以及坚持开展MCV2接种的必要性。以上麻疹母传和疫苗诱导免疫应答的具体机制,可为未来我国在加速麻疹消除进程、应对麻疹疫情暴发过程中制定或调整相应常规和强化免疫策略提供直接科学证据。
复旦大学公共卫生学院博士后王微为单独第一作者,复旦大学公共卫生学院教授、上海市重大传染病和生物安全研究院与复旦大学附属华山医院感染病科双聘PI余宏杰和剑桥大学Henrik Salje教授为共同通讯作者。本研究得到国家自然科学基金委(82130093、82304205)、博士后创新人才支持计划(BX2021072)等项目的资助。








